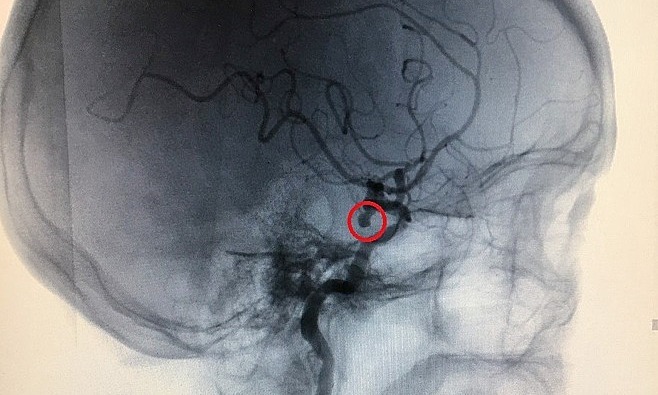
Ông đề nghị các bác sĩ can thiệp càng sớm càng tốt và cắt bỏ túi sưng to mà không đợi các triệu chứng bất thường để tránh nguy cơ vỡ có thể dẫn đến xuất huyết não, đột quỵ, tử vong. Giáo sư Nguyễn Huy Thắng, Phó Chủ tịch Hội Đột quỵ Việt Nam kiêm Giám đốc Khoa Đột quỵ Bệnh viện Nhân dân 115 TP.HCM cho biết, cũng giống như anh chàng này, nhiều bệnh nhân cảm thấy lo lắng khi bất ngờ biết mình bị bệnh nhỏ. chứng phình động mạch trong cơ thể của họ. Động mạch não, tôi muốn biết mình cần được tham gia càng sớm càng tốt. — Theo giáo sư Tang, túi phình động mạch não khá phổ biến và ước tính chiếm khoảng 2-3% dân số, tỷ lệ mắc bệnh ở người cao tuổi có thể cao hơn. Do đó, ở Việt Nam, ước tính có khoảng 2 đến 3 triệu quả “bom nổ chậm” trên dân số 100 triệu người.
“Hiện tỷ lệ xuất huyết khoang dưới nhện trên 100.000 dân khoảng 6 đến 10 trường hợp. Bác sĩ Thắng phân tích, điều này đồng nghĩa với việc sẽ có hơn 3.000 trường hợp phình mạch não gây vỡ.
Một số yếu tố này tăng lên Nguy cơ vỡ túi phình, chẳng hạn như tuổi tác, huyết áp cao, hút thuốc lá, thành viên trong gia đình mắc chứng phình động mạch, v.v. Vỡ túi phình. Kích thước của túi phình được coi là yếu tố quan trọng nhất để xác định điều trị. – –ISUIA nghiên cứu (International Intracranial Aneurysm Rupture Study) được coi là trường hợp vỡ phình mạch lớn nhất trong não cho đến nay. 1692 bệnh nhân có túi phình từ 2 mm trở lên, trong đó có 1077 bệnh nhân có túi giãn hoàn toàn, kết quả là trong vòng 5 năm, Không Một người bị vỡ một túi phình nhỏ hơn 7 mm ở tuần hoàn trước. Xác suất vỡ túi phình động mạch chủ sau cao hơn, chiếm khoảng 1,5% trong 5 năm. Nếu túi phình khoảng 7-12mm, đặc biệt khi nó lớn hơn. Hơn 12mm, nó bị vỡ Nguy cơ sẽ tăng lên .—— Hiện tại, có 3 lựa chọn để can thiệp túi phình động mạch não không bị gián đoạn, bao gồm phẫu thuật kẹp túi phình, can thiệp đóng túi phình và điều trị bảo tồn. – Hai nghiên cứu phân tích tổng hợp đã đánh giá Kết quả của việc kẹp túi phình không bị gián đoạn, người ta thấy rằng tỷ lệ tàn tật là 4%, 1% và 10,9%, và tỷ lệ tử vong tương ứng là 1% và 2,9%. Nguy cơ tử vong do phình mạch tuần hoàn sau hoặc phình động mạch lớn. có thể lớn hơn 20%. 4%; tỷ lệ tử vong là 1 ~ 2%. Trong nghiên cứu ISUIA, tỷ lệ tử vong của nhóm can thiệp là 3,1%. Nguy cơ tử vong cũng cao hơn, có thể là túi phì đại tuần hoàn hoặc túi phình to hơn phía sau. -Điều trị bảo tồn bao gồm kiểm soát huyết áp, tránh hút thuốc và uống rượu. Điều quan trọng là theo dõi chứng phình động mạch bằng kỹ thuật chụp mạch không xâm lấn (như MRA hoặc CTA) sau 6 tháng hoặc một năm để đánh giá mức độ gia tăng kích thước khối u.- TS Thắng chỉ rõ: “Chỉ nên chọn công nghệ chụp ảnh đường trường cho các đường trượt. Nếu bạn chọn ARM lần đầu thì nên lặp lại ARM sau đó để tránh sai sót giữa 2 công nghệ này. Đối với những túi phình còn nguyên có kích thước nhỏ hơn 7mm thì đây là sự lựa chọn hợp lý.
BS Thắng khuyến cáo, khi túi phình có kích thước lớn hơn 12mm, nhất là bệnh nhân trẻ tuổi, có tiền sử gia đình thì nên điều trị ngoại khoa hoặc can thiệp nội mạch sớm. Túi phình to từ 7 đến 12 mm nên được xử lý thận trọng vì hiện tại không có bằng chứng nào cho thấy can thiệp tốt hơn điều trị bảo tồn. Kích thước túi phình của nhóm bệnh nhân này nên được theo dõi 6 tháng một lần. Quyết định bắt đầu can thiệp sớm phụ thuộc vào các yếu tố liên quan, chẳng hạn như tuổi, tiền sử gia đình, vị trí của túi phình, sự gia tăng kích thước, v.v. Hiện tại không có bằng chứng cho thấy thuốc kháng sinh được sử dụng. Sự kết tập tiểu cầu và chống đông máu làm tăng nguy cơ vỡ túi phình. Do đó, bác sĩ Tang cho rằng không nên loại bỏ những loại thuốc này. Hầu hết các trường hợp là chứng phình động mạch bảo tồn. Khuyến cáo nên sàng lọc các nhóm đối tượng có nguy cơ cao, chẳng hạn như gia đình có thành viên bị vỡ phình mạch và bệnh nhân mắc bệnh thận đa nang.
Lê Phương